外来手術
子宮頸管ポリープ切除
子宮頚部組織診
子宮内膜症組織診
バルトリン腺嚢胞・膿瘍:穿刺、造袋術 など
婦人科手術
膣式手術(膣式子宮全摘術・子宮脱手術など)
子宮頚部異形成、上皮内がん、子宮筋腫などで子宮全摘が必要な患者様に行われる手術です。膣から手術を行うため、お腹に傷ができず、術後の回復もスムーズです。また、子宮脱・下垂の患者さんは、子宮全摘に前後膣壁形成術を追加いたします。余った皮膚を切除し、下垂している膀胱や直腸を正常な位置に戻す手術です。膣式手術は症例にもよりますが、手術時間は1時間から1時間30分で終了します。
*出血量も少なく患者さんに負担の少ない手術です。入院期間は約1週間です。
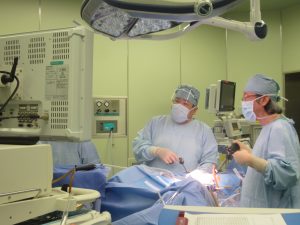
腹腔鏡下手術・子宮鏡下手術
当院ではおもに、卵巣腫瘍、卵管腫瘍、異所性妊娠に対し腹腔鏡下手術を行っております。その他にも、卵巣腫瘍を合併した子宮全摘も行っております(腹腔鏡下補助膣式子宮全摘術:LAVH)。当院では、現在、腹腔鏡下筋腫核出術は行っておりません。
子宮粘膜下筋腫や子宮内膜ポリープに対し、子宮鏡を使用した経頸管的腫瘍切除術も行っております。
いずれも傷が小さいか、膣式に行うため患者様への負担が小さくなります。手術時間は1時間から2時間で終了します。
*入院期間は約5〜7日です。
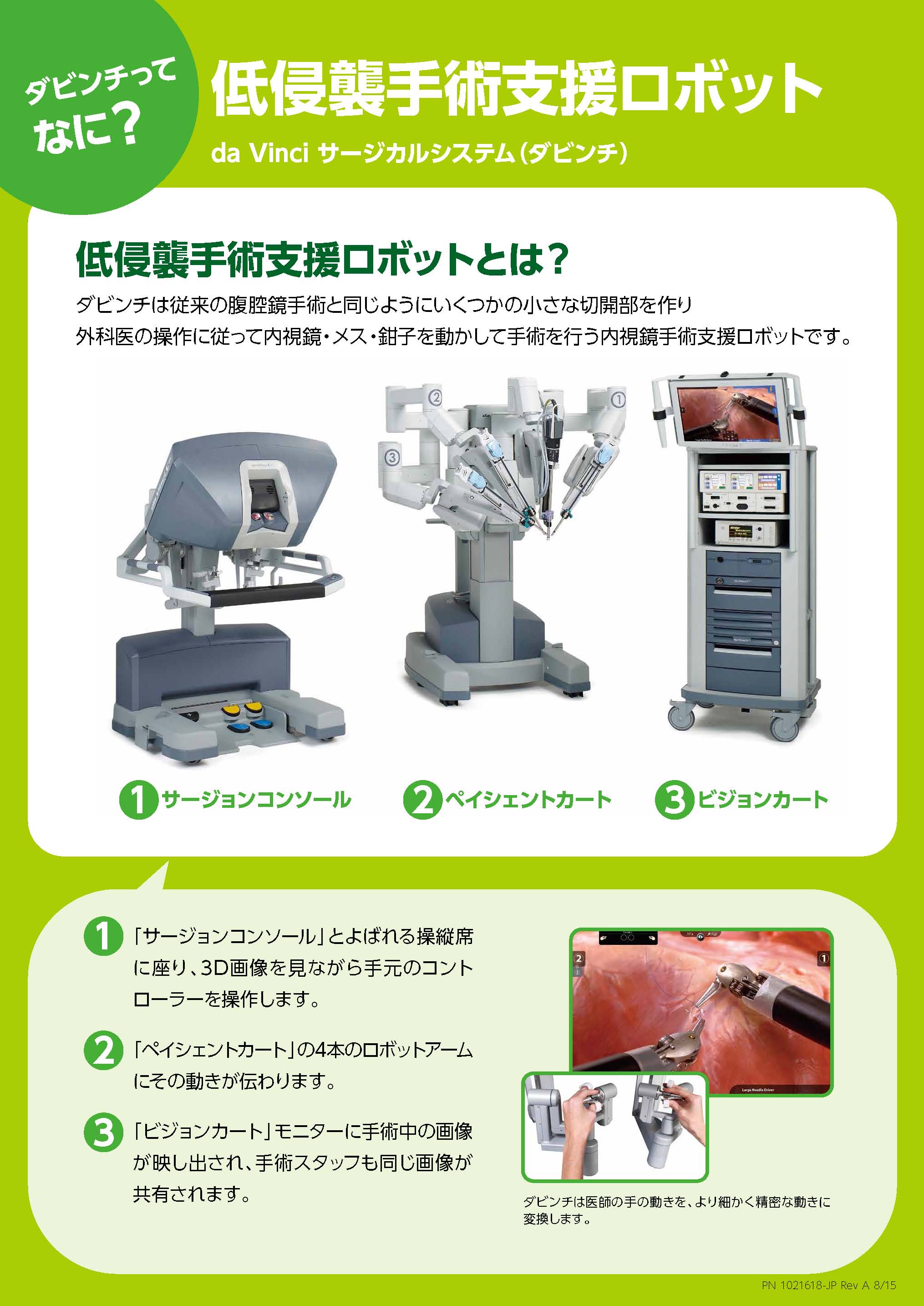
円錐切除術
子宮頚部異形成や上皮内がんの患者様に行う手術で、子宮の入り口を切除する手術です。当院では超音波メスを使用しております。手術時間は約30分です。
*術後の止血を確認し、入院期間は約3~5日です。
腹式手術
膣式手術や腹腔鏡では摘出の困難な大きな筋腫や卵巣腫瘍、既往手術で癒着が考えられる患者さんには腹式手術を行います。お腹の傷は、最小限となるように努力しております。病気にもよりますが、縦切開・横切開を選択していただくことができます。(症例によってはご希望に添えない場合もあります)手術時間は30分から2時間で終了します。
*入院期間は約1週間です。
子宮筋腫核出術
子宮筋腫のある患者さんで、今後妊娠・出産を考えている方や子宮を取りたくない方に適した手術です。子宮全摘に比べ、出血のリスクは若干高くなりますが、妊孕性を保てる有用な手術です。ただし、筋腫の位置等によっては難しい場合もあります。手術時間は1時間から1時間30分です。
*入院期間は約1週間です。
産科手術
流産手術
残念ながら赤ちゃんの心拍が確認できない方、または心拍がなくなってしまった場合に流産の処置が必要な場合があります。静脈麻酔を行い、吸引や掻爬にて子宮内容を排出する手術です。手術時間は約20分です。当日朝に来院していただき、夕方に出血量や体調を確認し退院となります。
子宮頸管縫縮術
子宮頸管長の短縮や、子宮口が開いて来た患者さん、また前回子宮頸管が短くなった患者さんに行う手術です。方法にはマクドナルド法、シロッカー法があり、患者さんの状態をみて決定いたします。手術時間は約30分です。入院期間は約1週間です。
帝王切開術
前置胎盤、外陰ヘルペス感染症、胎児心拍異常、常位胎盤早期剥離、合併症妊娠、既往子宮手術(筋腫核出術など)、既往帝王切開や骨盤位の方などに行います。創部は縦切開、横切開を選択していただくことができます。(症例によってはご希望に添えない場合もあります)手術時間は45分〜1時間弱です。手術開始から赤ちゃん娩出までは1〜2分です。出生後は小児科の先生に診察していただきます。まれに出血が止まらず子宮全摘や膣上部切断術が必要となる患者さんもいらっしゃいます。
帝王切開術後の経腟分娩をVBAC(Vaginal birth after cesarean section)と言います。VBAC成功率は約50%とされています。しかし、VBACでは、子宮破裂の確率が、手術をしたことのない患者様に比較して10倍高くなると言われております。万が一発生すると、赤ちゃんのみならず母体にも大変なリスクとなります。発生から早く手術が行われた場合でも、命は救命できても重度の障害を残したり、母体死亡になることがあります。当院では、万が一子宮破裂となった際の手術が安全に対応できないと判断し、現在VBACを行っておりません。
【血栓症について】
血液は通常、順調に流れている場合は問題ありませんが、血管に傷などがある場合、またよどみが生じた場合には固まる性質を持っています。その他にも、血液の病気や妊娠でも血液が固まりやすい状態になります。血液が固まった状態を血栓症と呼びます。この血栓が移動し、肺に引っかかると肺血栓塞栓症と呼びます。肺につまると酸素の交換ができなくなり、命に関わる深刻な状況となることがあります。発症すると救命できないこともある病気であり、予防が大切であると言われております。
婦人科手術、産科手術等の骨盤内の手術では、特に血栓症を起こす可能性が高いと言われています。血栓を防止する目的で、術後早期離床、ストッキングの着用、術中の間欠的下肢圧迫や抗凝固薬の投与が行われています。血栓症のリスクにもよりますが、当科では手術後に血栓症を防止するために、抗凝固薬の注射を行っております。抗凝固薬を投与することで、術後の血栓症を優位に減少すると言われております。また、授乳に関しても問題となった報告はありません。
手術術式については、患者さんの症状や病態により、ご希望に添えないこともございます。
まれではございますが、前置胎盤や常位胎盤早期剥離など大量出血が予想される場合は、輸血を準備して手術を行わせていただきます。
(*)手術時間には別途麻酔導入、覚醒の時間が追加されます。また、手術時間はおおよその目安であり、症例ごとに前後いたします。














※平成29年度に当院をDPC評価の対象として退院された患者様を10歳ごとに集計したものです。
当院は総合病院として地域連携に積極的に取り組み、質の高い医療を幅広い年齢層の患者様に提供しております。
全体でみると地域高齢化の影響で60歳以上の患者様の頻度が多く、全体の約73%を占めています。
また、当院は周産期医療・小児医療にも積極的に取り組み、10歳未満の患者様の割合も高くなっております。